 骨粗鬆症の症状はこんな風に現れます
骨粗鬆症の症状はこんな風に現れます-
骨粗鬆症はじわじわと進行します。こんな症状に心当たりはありませんか?

それ、骨粗鬆症による骨折かもしれません!
 骨粗鬆症とは
骨粗鬆症とは-
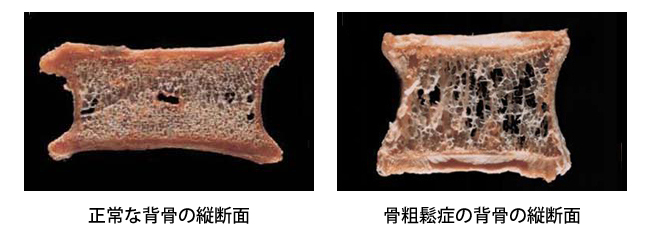
骨粗鬆症は、長年の生活習慣などにより骨がスカスカになって骨の強度が下がり、骨折しやすくなる病気です。骨粗鬆症ガイドラインによると、日本では約1300万人(男性300万人、女性980万人)の患者さんがいるといわれています。
骨粗鬆症になり、骨の量が減り、骨の質が悪くなっても目に見える自覚症状はありません。そのため、サイレント・ディジーズ(静かな病気)といわれています。気づかないまま深く静かに進行し、更年期を過ぎてから背が低くなり、背中が曲がり、背中や腰が痛くなるなどの症状が現れます。
 骨粗鬆症の怖さ
骨粗鬆症の怖さ-
前述の通り、現在に日本には骨粗鬆症患者は1300万人いると言われていますが、そのうち継続して治療しているのは2割から3割に過ぎません。これだけ治療が継続できていない多くの理由は「結果の見えにくさ」です。血圧や血糖値などと違い、 骨の強度は薬を服用しても半年以上経たないと明確な効果が見えません。また、骨粗鬆症は本人に自覚症状がないため、治療が面倒になってしまうとそのまま中断してしまいます。
自覚症状がないから気づかない、治療がおっくうになり効果が目に見えないから中断してしまう。いつまで服用すればいいというような目標がたてにくいため、薬の服用が継続しにくい。このように未治療の状態になる条件が重なっており、発症すると命にかかわる怖い病気にもかかわらず軽く見られがちな骨粗鬆症は、知らないうちに進行していき、気づいた時には手遅れになっているということも少なくなりません。
骨粗鬆症による骨折は要介護状態になるきっかけになりえます。健康寿命を損なう大きな要因である骨粗鬆症は、進行してから治療を始めるよりも、比較的軽度のうちに治療を始める方が、薬の効果が期待でき、気づかないうちに起こる骨折を予防できる可能性があるのです。  骨粗鬆症の原因
骨粗鬆症の原因-
骨は固いので、一度できあがってしまうとその後変わらないように思われがちですが、実際は絶えず活発な新陳代謝をしています。身体の細胞と同じで、古い骨を壊し、たえず新しい骨へと生まれ変わっています。 これを骨代謝といいます。健康な骨では、古い骨を壊す働き(骨吸収)と新しい骨を作る働き(骨形)のバランスがつり合っていますが、骨のもとになるカルシウムの摂取が不足したり、身体が老化して骨をつくるためのホルモンが不足してくると、骨をつくる量よりも骨をこわす量のほうが多くなってしまい、その結果骨がスカスカになってもろくなってしまうのです。
 女性に多い骨粗鬆症
女性に多い骨粗鬆症-
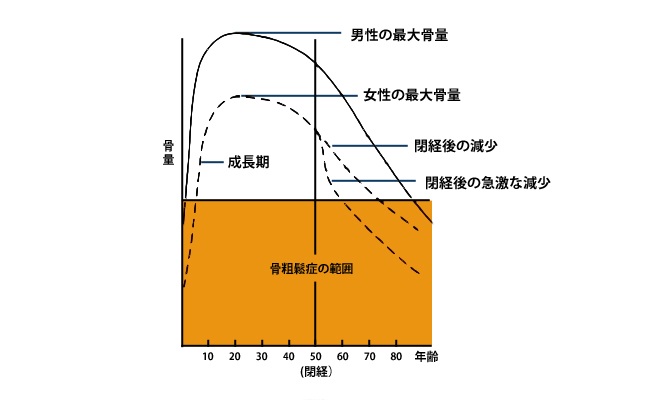
骨粗鬆症は特に女性に多い病気で、患者さんの8割以上が女性と言われています。女性の骨量はもともと男性よりも少なく、閉経後の数年間は急激に骨量が減少します。その原因は「エストロゲン」の分泌の低下です。女性ホルモンの一種であるエストロゲンは、骨の新陳代謝に際して骨吸収をゆるやかにして骨からカルシウムが溶けだすのを抑制する働きがあります。そのため、閉経期を迎えて女性ホルモンの分泌が低下すると、急激に骨密度が減り、同年代の男性に比べて早く骨密度が低くなり、より若い年齢の50代から骨粗鬆症が見られます。(男性は男性ホルモンが骨形成を進めますが、男性ホルモンは女性ホルモンほど加齢によって減少しません。)
閉経を迎えた女性だけではなく、30代~40代の女性に気をつけてほしいのが、無理なダイエットです。痩せすぎや急激な体重減少はエストロゲンの分泌が減少し、骨量が低下しやすくなり、早期閉経の原因にもなります。また、栄養のバランスがくずれて骨を作るための栄養が不足してしまい、カルシウムやビタミンD不足による骨粗鬆症を招く恐れもあります。
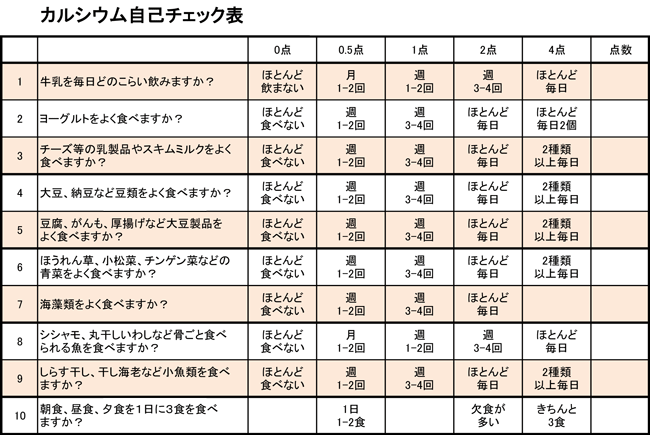
 セルフチェック
セルフチェック女性だけではなく、年を重ねると共にどんな人でも骨の量は減ってきます。ただ、全ての人が同じように減っていくわけではありません。減りやすい体質や、生活習慣によって個人差が出てきます。下の項目は骨粗鬆症セルフチェックです。あなたの骨の健康をチェックしてみましょう。
□ たばこをよく吸う
□ どちらかといえばやせ型である
□ 偏食しがち、または無理なダイエットをしている
□ 牛乳などの乳製品や、小魚、豆腐などをあまり食べない
□ 身体を動かすことが少なく、あまり外に出ない
□ お酒をよく飲む
□ 背中や腰に痛みがある
□ 家族に骨粗鬆症の人がいる
□ 最近背中が丸くなり、腰が曲がってきた気がする
□ ちょっとしたことで骨折したことがある
□ 糖尿病、消化管の手術を受けたことがある
□ 閉経を迎えた(女性) 骨粗鬆症の診断
骨粗鬆症の診断-
当院では精度の高い骨密度測定装置(DCS-600EXV)を用いて、精密に骨密度を測定します。基本的に利き腕でない前腕骨で骨密度を測定します。スキャン時間は約15秒で、痛みなどは伴わない検査です。検査は6ヶ月から1年に一度検査を受けていただくことが望ましく、ご自身の骨年齢を把握しておくことが重要です。骨粗鬆症が気になられましたら、気軽にご相談ください。
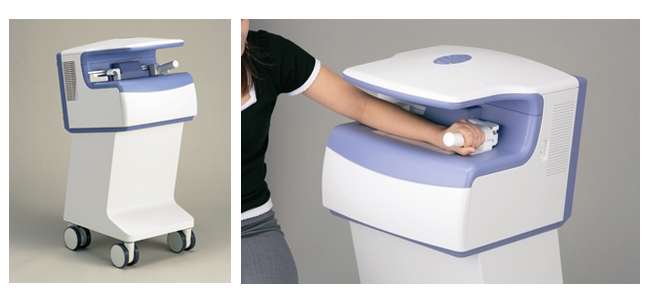
-
骨密度測定のほか、骨粗鬆症とほかの病気と区別するためのレントゲン検査も必要な検査の一つです。また、骨代謝マーカーという検査により、骨の新陳代謝の速度を知ることができます。これは、血液検査や尿検査で測定できます。骨粗鬆症は生活習慣病とも言えるため、問診も重要な手がかりです。ご自身の病歴や生活習慣なども含めたこれらの検査結果で診断します。
 骨粗鬆症の治療
骨粗鬆症の治療-
骨粗鬆症の治療には、食事療法、運動療法といった生活習慣の改善と、薬物治療を組み合わせて行われます。
1. 食事療法
まず最初に重要なのがカルシウムです。カルシウムは、成人男性で1日に650~800mg、成人女性では650mgを摂ることが推奨されています。できるだけ食品からカルシウムを取るようにしましょう。
骨粗鬆症の食事では、カルシウムの吸収を助けるビタミンD、骨を造るのに重要なビタミンKを多く含む食品を摂ることも大切です。 また、高齢になると、タンパク質の摂取量が不足する傾向にあります。タンパク質の摂取量が少ないと骨密度低下を助長しますので、意識して摂取しましょう。
反対に、量を控えた方が良い食品として、加工食品や食塩、カフェイン、アルコールなどがあげられます。栄養やカロリーのバランスがよい食事を規則的に摂るのが、食事療法の基本です。
2. 運動療法
骨は負荷がかかるほど骨をつくる細胞が活発になる性質があるため、適度な運動による刺激で、骨量を増やす効果が期待できます。ただし、無理に激しい運動をする必要はありません。たとえば散歩を日課にしたり、階段の上り下りを取り入れるなど、日常生活のなかでできるだけ運動量を増やしましょう。ご自身の身体の状態に合わせて、無理なく続けることが大切です。膝の痛みなど心配がある場合は、運動を始める前にご相談ください。
3. 薬物療法
骨粗鬆症が原因で骨折したり、骨密度が基準値以下の場合、骨粗鬆症治療薬による治療が必要です。近年骨粗鬆症の治療薬が次々に登場し、患者さんの症状や病気の進行度に応じて、選択肢が増えてきました。 従来の治療薬よりも強力な効果が期待できる薬や、患者さんが継続しやすいように投与間隔や飲みやすさに配慮したものもあります。ただし、安全にきちんと効果があらわれるようにするには、薬物の特性を理解し正しく使用すること、そして長期にわたって粘り強く続けていくことが重要です。
 根気強く治療を継続していくことが重要
根気強く治療を継続していくことが重要-
現在日本の平均寿命は86歳ですが、自立して健康的な生活を送ることができる寿命である健康寿命は80歳です。この健康寿命を抑えている原因として最も大きな要因は脳血管障害で、その次に続くのが骨折や高齢による虚弱です。そのうち健康寿命抑制の大きな原因となるのが大腿骨近位部骨折です。諸外国では大腿骨近位部骨折は減少傾向にありますが日本ではむしろ年々増加しており、その主な原因として骨粗鬆症の治療率と治療継続率の低下が考えられています。
前述の通り、治療が継続しにくい条件が重なり、軽く見られがちな骨粗鬆症ですが、知らないうちに進行し、要介護状態につながってしまう恐ろしい病気です。
当クリニックには骨粗鬆症に関する不安や予防など幅広い相談に応じ、様々なアドバイスやなかなか継続しにくい治療を根気強く続けていくためのお手伝いをさせていただきます。  早期の検診をお勧めします
早期の検診をお勧めします-
高齢になってからの骨折は、骨全体が弱くなった状態で骨折してしまうため、骨が元に戻るまでには健康な人に比べ時間がかかってしまいます。その結果介護が必要となったり寝たきりになる原因となります。老後を健やかに楽しみながら生活するために、早期に予防・治療を開始することは非常に重要です。開始時期については50代~60代くらいから定期的に骨粗鬆症の検査を行い、予防を兼ねて治療を開始することが望ましいと言われています。
早期に予防・治療をすることで発症リスクを避け、健康寿命を延ばすことが可能となります。骨折の経験がある方はもちろん、健康に自信のある方も一度骨粗鬆症の検診を受けてみてはいかがでしょうか。